Outils de Transcription de Réunions Conformes à la loi HIPAA: Guide de Vérification
Ce que la HIPAA exige réellement des outils de transcription, les raisons pour lesquelles la plupart des preneurs de notes basés sur l'IA ne sont pas éligibles et une liste de contrôle en 10 points pour les équipes des opérations cliniques.
✅ Free meeting recording & transcription
💬 Automated sharing of insights to other tools.

Un outil de transcription de réunion conforme à la HIPAA est un outil capable de gérer les informations de santé protégées (PHI) conformément aux règles établies par la loi sur la portabilité et la responsabilité en matière d'assurance maladie, codifiée au 45 CFR, parties 160 et 164. Dans la pratique, cela signifie que l'outil dispose des garanties techniques, de la structure contractuelle (un accord de partenariat commercial) et de la discipline opérationnelle nécessaires pour être utilisé légalement au sein d'une entité couverte ou d'un partenaire commercial. Le Bureau des droits civils du HHS (OCR) est l'autorité fédérale chargée de l'application de la loi ; Publication spéciale 800-66 du NIST est la référence d'implémentation la plus fréquemment citée pour la règle de sécurité.
La plupart des preneurs de notes IA du marché ne sont pas conformes à la norme HIPAA par défaut. Le document de contrôle est le Business Associate Agreement (BAA) : sans un tel accord, un fournisseur ne peut pas traiter légalement les PHI, quelle que soit la solidité du cryptage ou des journaux d'audit. Tout le reste (les garanties techniques, les certifications, les choix de configuration) se situe en aval de ce contrat.
⚠️ Cet article est une orientation générale et non un avis juridique. Votre responsable de la conformité ou votre conseiller juridique doit approuver tout outil que vous intégrez à un flux de travail clinique.
Qu'est-ce que la HIPAA exige réellement d'un outil de transcription ?
L'HIPAA ne répertorie pas les outils approuvés. Il définit les normes qu'un outil doit respecter lors de la gestion des PHI. Les normes pertinentes reposent sur deux règles, renforcées par des amendements ultérieurs par la loi HITECH et la loi 21st Century Cures :
La règle de confidentialité
La règle de confidentialité régit la manière dont les PHI peuvent être utilisés et divulgués. Pour un outil de transcription, cela signifie que les PHI ne peuvent être traités qu'à des fins autorisées (traitement, paiement, opérations de santé) et uniquement par un associé commercial autorisé. Le Bureau du coordinateur national des technologies de l'information sanitaire (ONC) définit des règles d'interopérabilité adjacentes qui aboutissent souvent à la même évaluation du fournisseur.
La règle de sécurité
La règle de sécurité définit les garanties techniques, physiques et administratives requises pour protéger les PHI électroniques (ePHI). Pour un outil de transcription, cela signifie un chiffrement en transit et au repos (AES-256 au repos et TLS 1.2 ou TLS 1.3 en transit constituent la référence), des contrôles d'accès, des journaux d'audit, une fermeture de session automatique, des contrôles d'intégrité et un processus de réponse aux incidents documenté.
Les trois questions qui comptent
Trois éléments sont les plus importants lorsqu'il s'agit de les appliquer à un produit de transcription : qui a accès aux données, où se trouvent les données et ce qu'il advient de celles-ci au fil du temps. Un outil capable de répondre clairement à ces trois questions est en préparation. Un outil qui ne peut pas l'être. Le Cadre de sécurité commun HITRUST (CSF) est l'une des passerelles les plus utilisées pour associer ces réponses à une évaluation notée.
Pourquoi la plupart des notetakers IA ne sont-ils pas conformes à la norme HIPAA par défaut ?
Les preneurs de notes basés sur l'IA ont été conçus pour un marché horizontal (appels commerciaux, réunions internes, satisfaction client) où les données sont sensibles mais ne sont pas réglementées par la HIPAA. Trois modèles les disqualifient généralement pour un usage clinique :
Formation sur les données clients
De nombreux outils d'IA destinés aux consommateurs utilisent les données d'appels pour améliorer leurs modèles. Le PHI utilisé pour entraîner un modèle est une divulgation. Sans configuration explicite pour désactiver la formation, l'outil échoue Règle de sécurité.
Aucun BAA n'est proposé
Un accord de partenariat commercial est le contrat qui fait d'un fournisseur un associé commercial légal de l'entité couverte. Sans cela, le fournisseur n'est pas autorisé à gérer PHI, point final. De nombreux fournisseurs refusent d'en signer un parce que leur architecture ne prend pas en charge les obligations. Zoom for Healthcare, Microsoft Teams et Google Workspace proposent tous des offres BaaS sur des SKU payants spécifiques ; confirmez le SKU, pas la marque.
Sous-processeurs dont le traitement des données n'est pas clair
Un outil de transcription s'appuie souvent sur une chaîne de fournisseurs : une API de synthèse vocale, un fournisseur de modèles linguistiques étendus (LLM) et un hébergeur cloud (généralement AWS, Microsoft Azure ou Google Cloud Platform). Chacun est un sous-processeur qui doit également être éligible à la loi HIPAA et couvert par la chaîne BAA. Si votre fournisseur n'est pas en mesure de répertorier ses sous-traitants et de confirmer la couverture, supposez que la chaîne est rompue.
Un outil certifié SOC 2 Type II n'est pas la même chose qu'un outil conforme à la norme HIPAA. Le SOC 2 est un cadre de sécurité géré par l'American Institute of CPAs (AICPA) ; la HIPAA est une réglementation fédérale. Les preuves du SOC 2 aident l'affaire mais ne répondent pas à elles seules à l'exigence de la BAA. Les organisations certifiées HITRUST ou ISO 27001 sont généralement plus avancées, mais aucune ne remplace le BAA.
Le BAA est le document d'entrée
Un accord de partenariat commercial est le contrat en vertu de la HIPAA qui lie un fournisseur (le partenaire commercial) aux obligations de conformité d'une entité couverte. Elle définit :
- À quels PHI le fournisseur aura accès
- Les utilisations et divulgations autorisées
- Les garanties que le fournisseur maintiendra
- Le calendrier de notification des violations
- Obligations du vendeur à l'égard des sous-traitants
- Qu'arrive-t-il au PHI à la fin du contrat
À qui appartient la revue BAA
Du côté des entités couvertes, le directeur de la sécurité informatique (CISO), le directeur de la conformité et le responsable de la confidentialité sont généralement copropriétaires de l'évaluation de la BAA, avec l'approbation du directeur juridique. L'Association américaine de gestion de l'information sur la santé (AHIMA) publie des conseils pour les praticiens que de nombreuses équipes de conformité utilisent comme base de référence pour l'évaluation de la BAA.
Ce qu'il faut lire attentivement
Si un fournisseur refuse de signer un BAA, il ne peut pas gérer légalement les PHI. La conversation s'arrête là. S'ils veulent en signer un, lisez-le attentivement, en particulier le calendrier de notification des violations, les conditions de conservation des données et la clause relative au sous-processeur.
Un BAA signé est nécessaire mais pas suffisant. Les entités couvertes conservent la responsabilité de comment l'outil est configuré et d'occasion. Une mauvaise configuration par l'entité couverte constitue toujours une violation commise par l'entité couverte, BAA ou non.
Résidence, conservation et traitement des données PHI
Trois domaines opérationnels dans lesquels la plupart des évaluations survivent ou meurent :
Résidence
Où se trouvent physiquement les enregistrements, les transcriptions et les données dérivées. Pour les soins de santé américains, la résidence des données aux États-Unis (souvent AWS US-East, US-West ou GovCloud) est généralement requise. Certains outils utilisent par défaut le stockage multirégion ; certains vous permettent de configurer une région par espace de travail ; d'autres ne peuvent pas vous indiquer où se trouvent les données. Les hôpitaux de recherche accueillant des patients de l'UE ajoutent souvent le statut de résidence dans l'UE en vertu du RGPD en plus de l'HIPAA.
Rétention
La durée pendant laquelle le PHI est conservé par l'outil et ce qui déclenche la suppression. La HIPAA exige que les PHI soient disponibles aussi longtemps que l'entité couverte en a besoin pour le traitement, le paiement ou les opérations, et qu'ils soient éliminés en toute sécurité lorsqu'ils ne sont plus nécessaires. Les systèmes de dossiers médicaux électroniques (EHR) tels qu'Epic, Cerner (Oracle Health), Meditech et Allscripts restent le dossier clinique de vérité ; l'outil de transcription constitue une couche de travail par-dessus. L'outil nécessite des politiques de conservation configurables et une suppression vérifiable.
Contrôles de manipulation PHI
Qui peut voir quoi. Contrôle d'accès basé sur les rôles (RBAC), journaux d'audit de chaque accès aux PHI, fermeture automatique de session en cas d'inactivité, possibilité de rédiger les PHI dans des résumés partagés et séparation claire entre les comptes utilisateurs et les références de données des patients. Les intégrations au DSE, aux systèmes d'archivage et de communication d'images (PACS) et aux systèmes d'information radiologique (RIS) doivent passer par la chaîne BAA, et non pas autour de celle-ci.
Une liste de vérification en 10 points

Utilisez-le lorsque vous évaluez une transcription de réunion ou un preneur de notes IA à des fins cliniques :
- Le fournisseur signera-t-il un BAA ? Si oui, procurez-vous une copie de leur BAA standard avant une évaluation plus approfondie.
- Tous les sous-processeurs (reconnaissance vocale, LLM, hébergement) sont-ils répertoriés et couverts par la loi HIPAA ? Obtenez la liste par écrit.
- Les données des clients sont-elles utilisées pour entraîner des modèles d'IA ? Il doit être possible de désactiver cette option, ou mieux encore, de la désactiver par défaut.
- Où sont stockées les données ? La résidence des données aux États-Unis est-elle configurable par espace de travail ?
- Quelle est la norme de chiffrement au repos et en transit ? L'AES-256 au repos et le TLS 1.2+ en transit sont les valeurs de référence.
- La rétention peut-elle être configurée et la suppression est-elle vérifiable ? Recherchez des politiques de conservation documentées et des preuves de suppression dans les journaux d'audit.
- Des contrôles d'accès et des journaux d'audit basés sur les rôles sont-ils disponibles ? Pouvez-vous savoir qui a accédé à quelle transcription et quand ?
- Existe-t-il un processus documenté de notification des violations, et quel en est le calendrier ? L'HIPAA exige une notification dans les meilleurs délais.
- Le fournisseur dispose-t-il de preuves SOC 2 de type II en plus de la norme HIPAA ? Il renforce le boîtier mais ne remplace pas un BAA.
- Qu'advient-il de vos données à la fin du contrat ? Vous devriez être en mesure de tout exporter et de vérifier la suppression.
Les outils qui ne répondent pas aux critères 1, 2 ou 3 ne devraient pas atteindre un pilote. Les outils qui échouent sur l'une des 4 à 10 peuvent toujours fonctionner, mais nécessitent une acceptation explicite des risques de la part de la conformité.
Décisions de configuration qui garantissent la conformité d'un outil
La signature d'un BAA ne rend pas l'utilisation quotidienne conforme. Cinq choix de configuration couvrent la majeure partie de la surface de défaillance :
Désactiver explicitement la formation sur les données clients
Même si la valeur par défaut est désactivée, confirmez le réglage dans le panneau d'administration, prenez une capture d'écran et placez-la dans l'enregistrement de configuration.
Restreindre l'accès à l'espace de travail aux utilisateurs nommés
Les connexions partagées sont une découverte d'audit HIPAA qui attend d'être réalisée. Chaque utilisateur qui voit PHI obtient son propre compte. L'authentification unique (SSO) via SAML ou OpenID Connect (OIDC) contre Okta, Microsoft Entra ID ou Google Workspace renforce encore cette approche.
Réglez la rétention au minimum nécessaire à votre flux de travail clinique
Une rétention plus longue comporte plus de risques. Si le dossier clinique véridique est le dossier médical électronique (Epic, Cerner, Meditech), l'outil de transcription doit être une copie de travail et non une archive.
Désactivez les intégrations qui ne sont pas couvertes par la loi HIPAA
Si Slack, Notion ou un CRM générique ne fait pas partie de votre chaîne BAA, n'y acheminez pas de PHI. Vérifiez par intégration si le SKU concerné (Slack Enterprise Grid avec un BAA, par exemple) est utilisé.
Consultez les journaux d'accès tous les mois
Pas en tant que performance de conformité, mais en tant qu'habitude. Des habitudes irrégulières (accès en dehors des heures de bureau, accès à des dossiers ne relevant pas de la charge de travail d'une personne) devraient susciter une conversation.
Où une transcription conforme à la norme HIPAA est utilisée
Flux de travail courants où la transcription conforme gagne sa vie :
- Visites de télésanté où le clinicien a besoin que la rencontre soit documentée sans avoir à taper au clavier pendant la conversation
- L'équipe soignante multidisciplinaire se réunit en groupe où les mesures à prendre doivent être saisies et acheminées
- Entretiens de recherche clinique dont les transcriptions textuelles font partie du dossier de l'étude
- Réunions relatives aux opérations du cabinet qui concernent les cas des patients
- Examens de la conformité et des risques qui font référence à des rencontres spécifiques
En dehors de la salle de consultation, le même outil prend souvent en charge les réunions administratives (facturation, opérations, gestion des fournisseurs) où les PHI peuvent apparaître de manière fortuite.
Comment MeetGeek gère la loi HIPAA
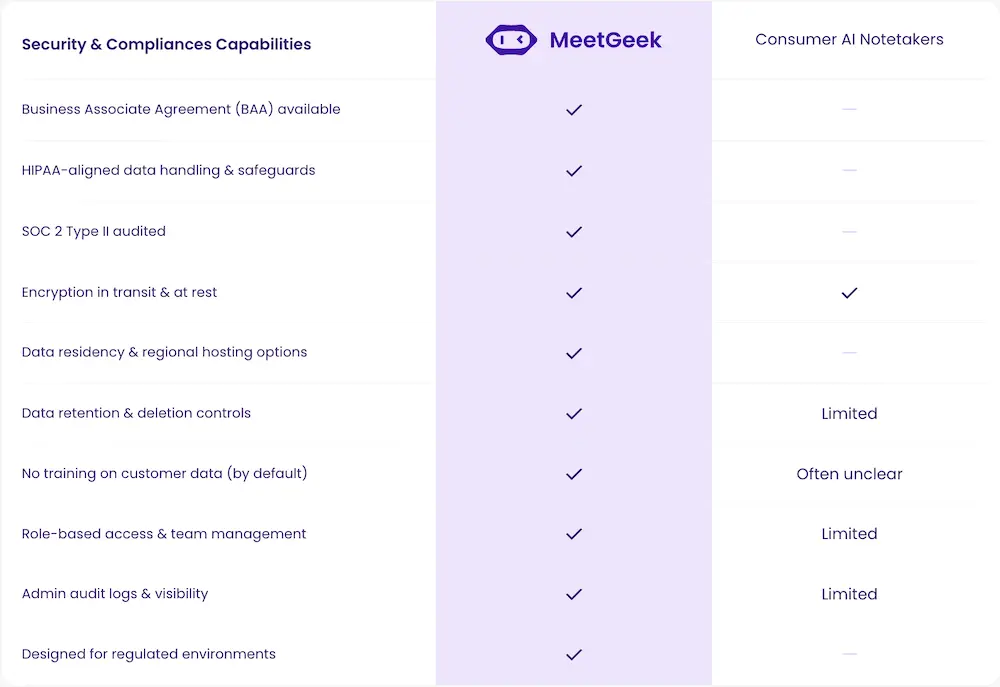
MeetGeek propose un accord de partenariat commercial pour les plans éligibles, une certification SOC 2 Type II, une résidence des données configurable dans l'UE et aux États-Unis, un cryptage au repos et en transit, des contrôles d'accès basés sur les rôles, des journaux d'audit et un processus documenté de notification des violations. Les données des clients ne sont pas utilisées pour entraîner des modèles d'IA. Les sous-processeurs sont répertoriés dans la documentation de confiance.
Pour les équipes soignantes, cela signifie la même chose Agent de réunion qui participe à des réunions, produit des récapitulatifs structurés et définit les actions à effectuer dans le respect de la posture de conformité requise par les opérations cliniques, sans reconstruire le flux de travail.
Pour les flux de travail de documentation, d'audit ou de recherche qui bénéficient d'une analyse plus approfondie au cours de nombreuses sessions, demandez Chat basé sur l'IA dans MeetGeek pour les requêtes instantanées, ou associez MeetGeek à Claude via le Connecteur MeetGeek pour intégrer le raisonnement de Claude sur une bibliothèque complète de réunions dans la même limite de conformité. Le connecteur est l'option la plus efficace pour la synthèse de nombreuses sessions : examens de conformité trimestriels, résumés de cas multi-rencontres ou reconstruction d'une piste d'audit.
L'essentiel des opérations cliniques
Un outil de transcription est conforme à la loi HIPAA lorsque trois éléments sont réunis : un BAA signé, des garanties techniques conformes aux règles de confidentialité et de sécurité, et une configuration du côté des entités couvertes qui ne casse pas non plus. La plupart des preneurs de notes basés sur l'IA échouent sur les deux premiers ; les rares qui réussissent ont encore besoin d'une certaine discipline de configuration (formation désactivée, accès utilisateur nommé, rétention minimale, révision du journal d'audit) pour rester en conformité lors d'une utilisation quotidienne. La liste de contrôle en 10 points ci-dessus constitue le moyen le plus rapide de passer un appel avec succès ou échec avant le lancement d'un projet pilote.
Si vos réunions ne concernent jamais les PHI, un outil de prise de notes IA à usage général suffit souvent. S'ils le font, Plateforme compatible HIPAA comme MeetGeek est le choix le plus sûr et le plus simple. Essayez MeetGeek gratuitement et comparez vous-même les 10 articles au produit avant de le mettre en conformité.
Questions fréquemment posées
Un outil de prise de notes AI est-il prêt à l'emploi conforme à la loi HIPAA ?
Aucun outil n'est « conforme à la norme HIPAA » en tant qu'étiquette. La conformité est une combinaison des garanties du fournisseur, d'un BAA signé et de la manière dont votre équipe configure et utilise l'outil. Un fournisseur qui propose un BAA, une résidence des données aux États-Unis, aucun modèle de formation sur les données des clients et un SOC 2 Type II est à la bonne adresse, mais la configuration et l'utilisation de votre côté complètent le tableau.
Qu'est-ce qu'un accord de partenariat commercial (BAA) ?
Un BAA est un contrat requis par la HIPAA entre une entité couverte (ou un autre associé commercial) et un fournisseur qui gère les PHI en son nom. Il définit les utilisations autorisées, les garanties, la notification des violations et les obligations des sous-traitants. Pas de gestion BAA, pas de traitement PHI.
Le SOC 2 de type II est-il conforme à la norme HIPAA ?
Non. Le SOC 2 Type II est un audit indépendant des contrôles de sécurité d'un fournisseur sur une période donnée. Cela renforce un argument HIPAA mais ne satisfait pas à la HIPAA à lui seul. Le BAA et les garanties spécifiques de la HIPAA doivent encore être en place.
Puis-je utiliser un outil de prise de notes IA gratuit ou destiné aux particuliers pour une réunion clinique ?
Presque jamais. Les outils grand public proposent rarement le BaaS, s'appuient souvent sur les données des clients par défaut et comportent généralement des chaînes de sous-processeurs peu claires. En utiliser un avec PHI constitue une violation de la loi HIPAA par l'entité concernée, quelle que soit la copie marketing du fournisseur.
Qu'en est-il des réunions qui n'impliquent pas les patients, comme les réunions de facturation ou les appels opérationnels ?
Si le PHI peut apparaître, même fortuitement, traitez l'outil comme s'il gérait le PHI. La règle opérationnelle la plus simple est la suivante : si la réunion concerne un patient, l'outil doit être couvert par la loi HIPAA. Si la réunion ne peut en aucun cas impliquer un patient, la norme est inférieure.
Que se passe-t-il si un fournisseur est victime d'une violation ?
Votre BAA devrait exiger une notification dans un délai défini (souvent 60 jours en vertu de la loi HIPAA, mais de nombreux BAA limitent ce délai à 30 jours ou moins). Lors de la notification, l'entité visée a ses propres obligations de notification des violations en aval. Un fournisseur qui n'est pas clair sur le calendrier des violations est un signal d'alarme.
La loi HIPAA s'applique-t-elle aux appels de télésanté de la même manière ?
Oui La loi HIPAA s'applique au PHI quel que soit le canal. Un appel de télésanté est soumis aux mêmes règles de confidentialité et de sécurité qu'une visite en personne, et l'outil de transcription qui gère l'enregistrement est un partenaire commercial comme les autres.
.avif)